Az egészségügyi ellátás minőségének komponensei
 A minőségnek számos összetevője, komponense van. Mivel a minőségnek nincsen mindenhol és minden korszakban érvényes definíciója, ezért nem meglepő, hogy a minőség komponenseiről, azok egyenkénti relatív súlyáról is eltérőek a vélemények még ugyanazon szervezet, vagy szakemberek csoportja esetében is. Ahogyan változik az egészségügyi rendszer, az érintett felek elvárásai, a minőség egészségügyi értelmezése, olyan mértékben fejlődik a minőség egyes komponenseinek értelmezése, gyakorlati jelentőségük.
A minőségnek számos összetevője, komponense van. Mivel a minőségnek nincsen mindenhol és minden korszakban érvényes definíciója, ezért nem meglepő, hogy a minőség komponenseiről, azok egyenkénti relatív súlyáról is eltérőek a vélemények még ugyanazon szervezet, vagy szakemberek csoportja esetében is. Ahogyan változik az egészségügyi rendszer, az érintett felek elvárásai, a minőség egészségügyi értelmezése, olyan mértékben fejlődik a minőség egyes komponenseinek értelmezése, gyakorlati jelentőségük.
Minőség, mint jóság
Robert Maxwell szerinti dimenziók
WHO dimenziói
Esélyegyenlőség, méltányosság
Hozzáférhetőség
Az egészségügyi ellátás megfelelősége
Szükségletek
Igény
Igénybevétel
Összhang az egészségügyi ellátás és a lakosság szükségletei között
Az egészségügyi ellátás koordinációja
Tudományos-technikai minőség
Kockázat kezelése
Etikus egészségügyi ellátás
Minőség dimenziói Donabedian szerint
Az egészségügyi ellátás struktúrája
Az egészségügyi ellátás folyamatai
Az egészségügyi ellátás eredményei
Klinikai eredmények
Hatásosság
Eredményesség
Hatékonyság
A betegek elégedettsége
A dolgozók elégedettsége
Gazdasági eredmények
Társadalmi kihatás
Minőség, mint jóság
Avedis Donabedian, az egészségügyi ellátás minőségének kiértékelését megalapító sebész, a jóság fogalmát használta a kölcsönös összefüggésben levő három fogalom összekapcsolására:
1. Először is létezik az őáltala létrehozott „technikai ellátás jósága” fogalom. Van egy, a technikai ellátáshoz kapcsolódó érték, amely arányos az ellátás hatékonyságával. Tehát arányos az ellátástól elvárt képességgel, hogy a tudomány, technológia, és klinikai képességek által bármely időpillanatban elérhető lehető legnagyobb javulást eredményezze a páciens egészségi állapotában. A „technikai ellátás minőségének” eme definícióját ennélfogva széles körben egyenrangúnak tekinthető a klinikai hatékonyság ma élő fogalmával.
2. Másodsorban, a „jóság” alkalmazható a személyek közötti kapcsolatrendszerre is. A páciens és az orvos, nővér, vagy más egészségügyi szakember közti kapcsolat a legnyilvánvalóbb, de a modern általános gyakorlatban a team kapcsolatok is legalább ennyire fontosak. A minőség eme dimenziója magában foglalná például az ellátás és a megtörtént konzultáció érzékenységét, az orvos és a páciens közti kommunikáció hatékonyságát, a páciensek magánéletének tiszteletben tartását, beleértve a tőlük felvett adatok védelmét, és a teamek szintjén a munkakapcsolatok közelségét.
3. A minőség harmadik összetevője a komfortfokozat és az ellátás környezetének jóságára vonatkozik. Viszonylag könnyen megközelíthető az orvosi rendelő a gyermekes anyák számára? Meleg-e az épület és szívélyes-e a fogadtatás? Megfelelőek a szolgáltatások a mozgássérült páciensek számára? Van-e előjegyzési rendszer és úgy működik-e, ahogy működnie kellene? A komfortfokozat nem kritikus a hatékonyság szempontjából, de közvetve segíthet a páciensek kényelmét szolgálva, és a hatékony munkavégzést elősegítő munkakörnyezet megteremtésével.
Az Egyesült Királyságban Robert Maxwell továbbfejlesztette Donabedian elképzelését egy szinttel, mikor meghatározta a minőség hat alapösszetevőjét.
Eredményesség: A nyújtott ellátás a lehető legjobb-e technikai értelemben véve a legképzettebb döntéshozó szerint? Mi erre a bizonyíték? Mi a kezelés eredménye összességében?
Elfogadhatóság: Mennyire emberi és figyelmes a nyújtott ellátás / szolgáltatás? A páciensnek mi a véleménye róla? Mi lenne egy független megfigyelő véleménye róla? (Hogyan éreznék, ha egy közeli barátommal vagy családom tagjával történne ez?) Milyen a környezet? Biztosított-e a hogy a magánéletet bizalmasan kezelik?
Hatékonyság: Az eredmény maximalizált-e az adott feltételek mellett, vagy fordítva adott eredményszint mellett minimalizált-e a befektetett energia? Hogy viszonyul a kezelésre / szolgáltatásra jutó egységköltség a máshol nyújtott kezelésre / szolgáltatásra jutó egységköltséghez?
Hozzáférhetőség: Hozzájutnak az emberek a kezeléshez, mikor szükségük van rá? Van példa a szolgáltatásnyújtás meghatározható korlátjára – távolság, fizetésképtelenség, várólisták, vagy várakozási idők - vagy a szolgáltatás egyértelmű szüneteltetésére?
Egyenlőség: A pácienssel vagy csoporttal a többiekhez képest igazságosan bántak-e? Sérült-e jól meghatározhatóan az egyenlőség – például vannak-e betegek, akik véleménye szerint ővelük kevésbé szívesen foglalkoztak, mint másokkal, vagy kevésbé helyénvaló volt a kezelésük, mint másoknak?
Relevancia: A szolgáltatások összetétele és egyensúlya összességében az elérhető optimális szinten van-e, figyelembe véve az egész populáció igényeit és szükségleteit?
Mind Maxwell, mind Donabedian a minőségről alkotott elképzelése összehasonlítható a WHO Working Group on Quality (Egészségügyi Világszervezet Minőségügyi Munkacsoportja) által kialakított minőség összetevőkkel, amely szerint a minőségnek legalább a következő négy fogalmat kell tükröznie:
1. Technikai minőség (technical quality)
2. Erőforrás felhasználás (economical efficiency)
3. Kockázat menedzsment (risk management)
4. A páciensek vagy betegek elégedettsége (satisfaction)
A minőség egyes komponenseinek relatív súlya attól is függ, hogy az egészségügyi rendszer melyik szintjét vagy részét vizsgáljuk a minőség szempontjából. Az ellátó rendszer egészét vagy csak egy intézmény munkáját. Előbbinél pl. a méltányosság vagy a hozzáférhetőség, egy intézmény munkájánál pl. az ellátás megfelelősége vagy elégedettség kerülhet előtérbe.
Amikor az egészségügyi ellátás minőségének komponenseiről beszélünk, szükséges figyelembe venni az ellátottak körét is. Ki veszi igénybe az egészségügyi szolgáltatást? Az egész populáció, vagy csak a népesség egy kisebb része (például egy település lakossága), vagy az egyén, továbbá beteg vagy egészséges ember. Az igénybevevő populációtól vagy egyéntől függően a minőség egyes komponensei szintén eltérő fontosságúak lehetnek.
Figyelembe véve Donabedian, Maxwell illetve a WHO Working Group on Quality megállapításait célszerű megismerkedni ezekkel a fogalmakkal kissé bővebben is, kiegészítve néhány, a minőségi ellátás néhány további tulajdonságával, dimenziójával.
Esélyegyenlőség, méltányosság (equity)
Az esélyegyenlőség napjainkban az egészségpolitikák egyik első számú kérdésévé vált. A horizontális esélyegyenlőség érvényesülése az egészségügyi szolgáltatásokhoz való hozzáférés tekintetében azt jelenti, hogy a páciensek (betegek) a szükségleteik által megkívánt szolgáltatásokhoz egyenlő eséllyel hozzáférnek, tekintet nélkül a társadalmi-gazdasági hierarchiában elfoglalt helyükre. Az esélyegyenlőség érvényesülése a szolgáltatások igénybevételében arra is utal, hogy az azonos szükségletekkel rendelkező egyének azonos szolgáltatásokat vesznek igénybe.
Az esélyegyenlőség értelmezése a minőségügy gyakorlati oldaláról megközelítve a szolgáltatások igénybevételének egyenlőségét jelenti, azaz az egyéneket azonos betegség esetén ugyanolyan minőségű ellátás illesse meg. A horizontális esélyegyenlőség elve tehát az azonos helyzetűekkel szembeni egyenlő bánásmódot tételezi fel.
Például: a csípő-protézis beültetését a beteg egészségi állapota és nem a társadalmi - gazdasági helyzete határozza meg.
Az esélyegyenlőség vagy méltányosság más aspektusból tovább analizálható. A társadalmi hierarchiát tekintve a vertikális méltányosság elve a nem azonos helyzetűek nem egyforma bánásmódját tételezi fel. A vertikális esélyegyenlőség érvényesülésének egyik legfontosabb példája. az egészségügyi rendszer működtetéséből eredő anyagi terhek méltányos elosztása, azaz az egyének teherviselő képességével, jövedelmével arányos hozzájárulás fizetése (adók, járulékok). Ennek a minőségi dimenziónak a mások oldala ugyanakkor az, hogy kiegészítő biztosítások, amelyek plusz szolgáltatás vásárolható. Ez azonban a szolgáltatás ellátási formáját és nem a megfelelőségét jelentheti.
Hozzáférhetőség (accessibility)
A hozzáférhetőség is több oldalról vizsgálható. Földrajzi értelmezésében az egészségügyi szolgáltatások időben történő igénybevételt jó minőségű ellátási rendszer esetén - az ellátási körzetben lakó állampolgárok számára földrajzi okok nem akadályozzák. Az idő vonatkozásában az egészségügyi ellátás hozzáférhető, ha a páciensek az aktuális egészségi állapotukkal összhangban levő egészségügyi szolgáltatásokat a szükséges időpontban igénybe vehetik. Anyagi-pénzügyi szempontból a hozzáférhető egészségügyi ellátás szolgáltatásait az állampolgárok közvetlen anyagi-pénzügyi megfontolások nélkül igénybe vehetik. A hozzáférhetőség ez utóbbi formáját a legtöbb fejlett ország társadalombiztosítás, vagy nemzeti egészségügyi ellátási rendszer keretében biztosítja.
Az egészségügyi ellátás megfelelősége (appropriateness)
Az egészségügyi ellátás megfelelő (appropriate), ha az egészségi állapotban várt javulás (például a várható élettartam meghosszabbodása, a fájdalom megszűnése, az aggódás csökkenése, a funkcionális képességek javulása) olyan mértékben meghaladja a várható negatív következményeket (például halálozás, a beavatkozástól való félelem, a beavatkozás által előidézett fájdalom, a munkából kiesett idő), hogy a beavatkozást érdemes elvégezni. Nem megfelelő ellátás is lehet eredményes és hatékony, például ha fölöslegesen végeznek appendectomiát, vagy invazív vizsgálatot. Ebben az esetben a betegnél a célt elérték, hiszen a vakbelet eltávolították, illetve biopsiás anyagot sikerült venni.
A betegeknek okozott ártalom mellett a nem megfelelő egészségügyi ellátás a szakemberek és felszerelés indokolatlanul túlzott igénybevételét, vagy a szakemberek és felszerelés indokolatlanul alacsony kihasználtságát egyaránt okozhatja.
Szükségletek (needs)
Az egészségügyi szükségletek kielégítése a lakosság egészségi állapotából eredő, egészségügyi beavatkozást igénylő, illetve egészségügyi beavatkozással pozitív irányba befolyásolható komponense az egészségügyi ellátásnak. Az egészségügyi szükségletek epidemiológiai módszerekkel mérhetőek.
A szükségletek köre számos tényezőtől függ. Függ az orvostudomány állásától, attól, hogy a tudományos ismeretek milyen beavatkozást igénylő állapotokat tudnak diagnosztizálni és milyen egészségi állapottal kapcsolatos problémákat képesek pozitívan befolyásolni. Emellett a szükségletek köre tradíció-, kultúrafüggő és ezért a szükségletek köre időről-időre változhat. Eltérések lehetnek abban is, hogy mit tekintenek küszöbnek a beavatkozást igénylő betegség, állapot, tünet (például fájdalom, hőemelkedés) vonatkozásában.
Az egészségügyi szükségleteket felismerheti és felmérheti a népegészségügyi szakember (például a mortalitási és morbiditási adatok és a kockázati tényezők elterjedtségének tanulmányozása, vagy szűrővizsgálatok alapján). A szükségleteket felismerheti a tüneteket észlelő egyén is. Az orvos diagnosztikus és gyógyító munkája során az igénybevételt indoktó betegség mellett más betegségeket is azonosíthat. A szükségleteknek azonban az a része, amely nem okoz figyelmet felkeltő panaszokat és/vagy a beteg nem fordul orvoshoz, vagy kiesik a szűrővizsgálatok hatóköréből, felismeretlenül marad.
Igény (demand)
Az egészségügyi szolgáltató szervezetek a felismert szükségletek egy részével - igény hiányában - nem találkoznak (például ha a szűrővizsgálattal "kiemelt" hipertóniás személy a további kivizsgálás és kezelés céljából nem keresi fel az orvost). Ugyanakkor előfordulhat, hogy az egészségügyi intézményekkel szemben szükséglettel alá nem támasztott igényekkel is felléphetnek.
Ahhoz, hogy a szükséglet igénnyé transzformálódjon, és egészségügyi beavatkozást vonjon maga után, az egyén oldaláról az igény kielégítésére irányuló szándék, akarat és képesség, egyes országokban a szolgáltatásért való fizetés képessége szükséges.
A szükséglet igényként való megjelenését különböző tényezők: társadalmi, kulturális, gazdasági, egyéni-szubjektív tényezők, tradíciók befolyásolják (például iskolázatlan fiatal nem ismeri fel a terhesség korai jeleit). Az igényként meg nem jelenő szükségletek kielégítetlen szükségletek maradnak.
Igénybevétel (utilization of health services)
Az egészségügyi ellátás igénybevétele alkalmával az egészségügyi szolgáltatás vagy orvosi beavatkozás megvalósul. Az igénybevétel során szükségletekkel alátámasztott és alá nem támasztott igények kerülhetnek kielégítésre. Ha egy egészségügyi szolgáltatás kapacitása alulméretezett, akkor a szükségletekkel alátámasztott igény egy része nem jut el az igénybevételig (pl. nyitott szívműtétek, sugárkezelések). A szükségletekkel alá nem támasztott igények kielégítése viszont az erőforrásokat pazarló, szükségtelen vizsgálatokhoz és kezelésekhez vezethet (például kellő indikációk nélkül elvégzett CT-vizsgálat, defenzív ellátásra törekvő laborvizsgálatok, stb.).
Optimális esetben a szükségletek felismerésre kerülnek, a felismert szükségletek igényként megjelennek és az adekvát egészségügyi szolgáltatás igénybevétele megtörténik. A szükségletekkel alátámasztott igények kielégítését szolgáló egészségügyi ellátás igénybevételéhez való általános jog ma a legtöbb fejlett ország egészségpolitikájának egyik vezető alapelve. Az egészségügyi szolgáltatások szükségletekkel alá nem támasztott igényre épülő igénybevétele az erőforrások pazarlását okozhatja. Nehéz azonban azt előre eldönteni, hogy a panaszaival jelentkező beteg igénye szükségletekkel alátámasztott-e, vagy sem, gyakran ez még a diagnosztikus vizsgálatok elvégzése után sem állapítható meg teljes biztonsággal (pl. derékfájás).
Összhang az egészségügyi ellátás és a lakosság szükségletei között (adequacy)
Nem lehet jó minőségű az az egészségügyi ellátás - elsősorban az egészségügyi rendszer oldaláról vizsgálva - amelynek szolgáltatásai nincsenek összhangban az ellátandó lakosság egészségügyi szükségleteivel, azaz a lakosság egészségi állapotával.
Például, miközben a hipertónia prevalenciája a felnőtt lakosság körében meghaladja a 15-20%-ot és továbbá a hipertónia és agyérbetegségek okozta halálozás magas Magyarországon, nem működik az egész felnőtt lakosságra kiterjedő, hatékony hipertónia gondozási rendszer.
Az egészségügyi ellátás koordinációja
Az egészségügyi ellátás megfelelő koordinációja hatékonyabb eredménnyel jár és mind az egyénnek, mind a társadalomnak nagyobb hasznot jelent. Koordinált egészségügyi ellátás esetén a páciens a különböző egészségügyi szolgáltatások igénybevételéhez vezető útját (szakrendelés, kórház, rehabilitációs szolgálat, szűrő vizsgálatok) egyetlen orvos, rendszerint a beteg háziorvosa koordinálja és a legszélesebb mértékben tájékozott a betege, illetve gondozottja sorsáról. Az egészségügyi ellátás szempontjából kulcsfontosságú, hogy a minőség dimenziója nem csak intézményi keretek között alakuljon ki, hanem a betegellátó intézetek KÖZÖTT is.
Tudományos-technikai minőség (scientific technical quality)
A tudományos-technikai minőségnek két dimenziója van: az ellátás megfelelősége (appropriateness, lásd. később) és a képzettség, gyakorlat. A magas szintű tudományos-technikai minőség lényege „jót és jól alkalmazni” Ehhez jó döntések (high-quality decision making), illetve a megfelelő végrehajtáshoz magas szintű gyakorlat szükséges (high-quality performance).
Az egészségügyi technológia a prevencióval, diagnosztikával és terápiával kapcsolatos tudományos eredmények gyakorlati megvalósulása. Kifejezi, hogy az egészségügyi ellátásban milyen mértékben alkalmazzák az adott korban rendelkezésre álló orvosi ismereteket és technológiákat. A minőségbiztosítási programoknak ez a legáltalánosabb komponense. A minőség szó az egészségügyi ellátásban - külön pontosítás nélkül - a legtöbbször erre vonatkozik.
Az egészségügyi technológia minőségét hat komponensen keresztül lehet értékelni:
- Eszközök, berendezések, felszerelés, és segédeszközök,
- Gyógyszerek,
- Terápiás, ápolási és sebészeti beavatkozások,
- Az egészségügyi ellátás szervezete és felépítése,
- Kiszolgáló rendszerek,
- Szervezeti, finanszírozási és menedzsment rendszerek.
Kockázat kezelése (risk management)
Kockázat kezelését ritkán szokták az ellátás minőségének komponensei között felsorolni arra hivatkozva, hogy a kockázat menedzsment más, mint a minőségbiztosítás. Valójában a kockázatkezelés és a minőségbiztosítás között jelentős az átfedés, hiszen a tevékenység jelentős mértékben hathat az ellátás eredményességére és hatékonyságára. Az Egészségügyi Világszervezet Minőségügyi Munkacsoportja véleménye szerint a „risk management” része a minőségnek. Az egészségügyi, ezen belül a kórházi ellátáshoz mindig különböző kockázatok társulnak (pl. káros gyógyszer-mellékhatás fellépése, hasi műtét után eszköz marad a hasüregben, a beteg leesése az ágyról). A kockázatok egy része ismert, ezek ismert módon társulhatnak különböző eljárásokhoz, ezek a kockázatok az orvosi szakirodalomban jól dokumentáltak. A kockázatok másik része előre nem látható, a különböző eljárásokhoz váratlanul, előre nem látható módon társulnak.
Vannak más, nem közvetlenül a szakmai kompetencia körébe sorolható kockázatok is, melyek elsősorban a betegek menedzselési tevékenységéhez kapcsolódhatnak, mint pl. tömeges megbetegedés miatti személyzet kiesés, tűz kitörése, beázás, stb. A kockázat menedzsment célja, hogy intézkedési terv kidolgozásával igyekszik minimalizálni az esetleges probléma fellépésének káros hatásait. jog az egészségügyi szolgáltatások igénybevételéhez.
Etikus egészségügyi ellátás
Az egészségügyi ellátás nagy fokú koordinációt igényel, mind szakmai, mind szervezeti szempontból és ebben a folyamatban az etikai elvek megvalósulása alapvetőn fontos. Ezek az etikai elvek befolyásolják az egészségügyi ellátás minden szintjén megvalósuló döntések és megvalósulásukat.
Etikai alapelvek:
1. Az egészségügyi ellátás emberi jog.
2. Bár az egyén áll egészségügyi ellátás központjában, mindig figyelembe kell venni az adott csoport, illetve az egész társadalom komplex érdekét is.
3 Az egészségügyi ellátás felelőssége magába foglalja a betegségek megelőzését és a betegségek tüneteinek enyhítését is.
4 Az együttműködés elkerülhetetlen az egészségügyi ellátók, illetve az ellátók és az ellátottak között egyaránt.
5 Mindenki, függetlenül attól, hogy vevő vagy szolgáltató az egészségügyi ellátó rendszerben, felelős a minőség folyamatos javításáért.
Jó minőségű egészségügyi ellátásnak nem lehetnek etikátlan komponensei. Például kiválóan felszerelt intézetben kimagaslóan képzett személyzet sem ültethet át készpénzért vásárolt vesét, nem tekinthet el a páciens autonómiájának tiszteletben tartásától, stb.
Minőség dimenziói Donabedian szerint
Donabedian klasszikussá vált munkája alapján az egészségügyi ellátás minősége három dimenzióban értelmezhető: struktúra (structure), folyamat (process) és eredmény (outcome), ennek megfelelően az egészségügyi minőségbiztosításnak strukturális, folyamat és eredmény megközelítései vannak
Véleménye szerint „Jó struktúra valószínűleg növeli a jó folyamat valószínűségét, a jó folyamat emeli a jó eredmény valószínűségét (”Good structure increases the likelihood of good process, and good process increases the likelihood of a good outcome." -Donabedian 1988).
A Donabediani dimenziókat nem szabad mechanikusan értelmezni. Tévedés azt gondolni, hogy csak a struktúra befolyásolja a folyamatot, illetve az eredménynek nincs visszahatása a struktúrára és a folyamatokra. Ezért a donabediani dimenziókat célszerűbb egy olyan egymással szoros kölcsönhatásban lévő egységnek tekinteni, ahol a három komponens szoros kölcsönhatásban van egymással és nem csak a struktúra – folyamat- eredmény irányában működik a rendszer, hanem – egy jól működő minőségirányítási rendszer esetén - az eredmények is visszahatnak a struktúra és a folyamatokra. Ez a dinamikusabb, a komponensek kölcsönhatásait jobban hangsúlyozó modell kedvezőbb szemléleti alapot biztosít a kölcsönhatások megértéséhez, és a közöttük meglévő kapcsolatok monitorozásával hatékonyabban javítható az egészségügyi ellátás minősége
Hopkins úgy véli, hogy az egészségügyi ellátás minőségének - az előbbi dimenziókban való értékelésénél - figyelembe kell venni az egészségügyi rendszer és a beteg sajátosságait is.
Az egészségügyi ellátás dimenzióinak dinamikus kapcsolata
Az egészségügyi ellátás struktúrája
A struktúra az egészségügyi rendszer tárgyi, emberi és szellemi erőforrásainak gyűjtőneve (Roemer), amely magában foglalja a gazdasági feltételeket, menedzsmentet, a megfelelő épületeket, eszközöket, műszereket, az információs rendszert, a megfelelően képzett szakembereket és kisegítő személyzetet, azok képzettségét és tapasztalatát. A strukturális erőforrások közé soroljuk a tevékenységek végzésére vonatkozó előírásokat is, beleértve a minőség javítása érdekében létrehozott írott szabályrendszereket is.
A jó minőségű ellátás alapfeltétele bizonyos strukturális követelmények teljesülése.
Például egy olyan megyében, ahol a kórházi ágyak száma a lakosság számához viszonyítva kicsi, vagy a kórházi személyzet száma alacsony és/vagy nem megfelelően képzett a feladatokhoz képest, feltételezhető, hogy az ellátás minősége minden jó szándékú törekvés ellenére is kívánnivalókat hagyhat maga után.
Egy intézmény működéséhez szükséges személyi és tárgyi feltételek meghatározása általában egyszerű, és teljesítésük mérése nem ütközik akadályokba. A strukturális elemek másik csoportjának meghatározása, mely a tevékenységre vonatkozó előírásokat tartalmazza, már bonyolultabb eljárás.
Az egészségügyi ellátás folyamatai
Az egészségügyi szolgáltató szervezetek folyamatai három fő csoportra oszthatók:
- Menedzsmenti folyamatok
- Fő folyamatok
- Támogató folyamatok
A menedzsmenti folyamatok négy részre oszthatók:
- Tervezés folyamatai (planning): a szervezet céljainak kitűzése és elérésük módjának eldöntése;
- Szervezési folyamatok (organizing): a feladatok és az erőforrások egymáshoz rendelése;
- Irányítási folyamatok (control): követelmények előírása, teljesülésük ellenőrzése, eltérés esetén beavatkozás;
- Vezetés folyamatai (leadership): a szervezet tagjai viselkedésének befolyásolása.
Fő folyamat alatt az egészségügyi ellátás során megtörténő események (preventív, diagnosztikus, terápiás, ápolási és rehabilitációs eljárások megválasztása és megfelelő hatékony hatásos etikus elfogadható stb. kivitelezése) összességét értjük. A folyamatba tartozik a beteg tájékoztatása is. Mindezek minősége a kritériumok igen sokféle együttesével fejezhető ki.
Az egészségügyi ellátás során egyre inkább a bizonyítékokon alapuló ellátást kell megvalósítani. A bizonyítékokon alapuló ellátás során nemcsak a kutatások eredményei, hanem az egészségügyitechnológia-értékelés (HTA) eredményei is felhasználhatók. A HTA eredményei adnak választ arra, hogy egy adott hatásos egészségügyi technológia mennyire eredményes és hatékony.
►Lásd még: Bizonyítékokon alapuló gyakorlat (EBP, EBM)
►Lásd még: Egészségügyitechnológia-értékelés (HTA)
Az egészségügyi ellátás eredményei
Az eredmény a minőség harmadik és az egészségügyi ellátás szempontjából a legfontosabb dimenziója. Az egészségügyi ellátás összetettségének, és költségeinek rohamos növekedése, továbbá az egészségi állapot és az egészségügyi ellátás politikai súlyának növekedése a fejlett országokban egyre inkább a figyelem középpontjába állította az egészségügyi ellátó rendszer eredményességét.
Több irányból és többféle módon vizsgálják az ellátás eredményességét és hatékonyságát az egyén és a társadalom számára.
Az egészségügyi ellátás eredményének négy fő kategóriája van:
- Klinikai eredmények
- Elégedettség
- Gazdasági eredmények
- Társadalmi kihatás
Klinikai eredmények
A klinikai eredmény az egészségügyi szolgáltatások végső kimeneteként (outcome) a páciensek jelenlegi és/vagy jövőbeli egészségi állapotában bekövetkező változásokra vonatkozik. Az eredmény minőségét kifejező kritériumok vonatkoznak a gyógyulásra vagy állapotromlásra, a halálozásra, az életminőségre, illetve az egészségi állapot egyéb változására (pl. gyógyulási arány, túlélés, rokkantság, nem várt mellékhatások, tünetek enyhülése, sikeres rehabilitáció).
A klinikai eredményeket az angol nyelvű minőségmenedzsment 5D-ként jelöli: death (halálozás), disease (betegség), disability (rokkantság), discomfort (rossz közérzet), dissatisfaction (elégedetlenség).
A bizonyítékokon alapuló gyakorlat megkülönböztet intermedier eredményt és végső eredményt (kemény végpont), illetve a betegség vagy a beteg szempontjából fontos eredményeket.
Donabedian az egészségügyi ellátás eredményének szélesebb értelemben vett definícióját hangsúlyozta. Ezek szerint a jó eredmény magába foglalja a szociális és a pszichológiai funkciók növekedését is, a szomatikus és a fiziológiai javulás mellett. Tartalmazza továbbá a beteg magatartását, mint a megelégedettséget, a kezelés során megszerzett, az egészséggel összefüggő ismereteket, illetve az egészséges életvitelt.
Ez a felfogás nagyon közel áll a WHO egészségértelmezéséhez, amely szerint az egészség „Teljes fizikális, mentális és szociális jólét állapota, nem pedig pusztán a betegségek és bántalmak hiánya.”(WHO, 1948)
A klinikai eredmény (outcome) meghatározói = a rendelkezésre álló kezelések eredményessége + a beteg rizikó tényezői + biológiai véletlen tényezők.
A klinikai eredmények szoros kapcsolatban vannak a páciensek elégedettségével és kölcsönösen hatnak egymásra.
A klinikai eredményeknél lényeges még néhány fogalom tisztázása.
Hatásosság (efficacy)
A hatásosság (efficacy) az egészségügyi beavatkozások (műtétek, gyógyszerek, stb.) azon képessége, hegy a kívánt eredményt ideális körülmények között kiváltják. (Ez lehet az a maximális cél, ami elvileg elérhető az egészségi állapot alakulásában.) Az új egészségügyi beavatkozások, új gyógyszerek kipróbálása jói felszerelt kórházakban, kiemelkedően képzett szakemberekkel, válogatott betegkörre vonatkozóan, ideális körülmények között történik. Az egyáltalán nem biztos, hogy a kívánt eredményt más körülmények között, a "valóságos" életben ugyanolyan mértékben el lehet érni. Ezért kell megkülönböztetni az ideális és szokásos körülmények közti hatásosságot.
Eredményesség (effectiveness)
A kívánt eredmény elérésének mértéke az egészségügyi ellátás a szokásos, rutin körülményei között. Mind az eredményesség, mind az ideális körülmények között mért hatásosság esetében az egészségügyi ellátást végzők célirányos felszereltsége és felkészültsége fontos tényező. Ha a klinikai kipróbálást és a rutinalkalmazást végző kórház feltételei azonosak, az eredményesség és a hatásosság ezen intézményekben közel azonos lehet. A valóságban azonban az egészségügy rendelkezésére álló erőforrások korlátozott volta, valamint a sokféle - az ellátás eredményére ható - tulajdonsággal rendelkező betegkör általában nem teszi lehetővé, hogy az egészségügyi beavatkozások rutinszerű alkalmazása ideális körülmények között történjen.
►Lásd még: Intermedier eredmény és végső eredmény: (klinikai eredmények mérése)
Hatékonyság (efficiency)
Kitejezi, hogy az egészségügyi beavatkozások - eredményességükhöz viszonyítva - milyen mértékben fogyasztják az erőforrásokat. Hatékony az az egészségügyi beavatkozás, amely maximálja a felhasznált erőforrás mennyiségre (pénz, munkaidő, munkaerő, stb.) eső eredményt, azaz valamely tevékenység hatékonyabb a másiknál, ha ugyanazt az eredményt olcsóbban képes előállítani. A hatékonyság megítélésénél az összes, azonos betegségben szenvedők ellátására fordított költség és az elért eredmény viszonyát, és nem csupán a kedvező eredményt adó betegek bekerülési költségeit kell figyelembe venni.
A nem hatékony beavatkozásra példa a 40 év alatti nőknél vérzészavar miatt végzett endometrium szövettani vizsgálata dilatáció és curettage módszerével. Bár teoretikusan ennek számos előnye lehet, a klinikai vizsgálatok szerint a beavatkozás rutin alkalmazásának nincs kimutatható előnye az egészségügyi ellátás szempontjából.
A myocardialis infarctus miatt felvételre kerülők között gyakori a nem hatékony gyógyszerek használata. Ezt igazolja az a tanulmány, ami a klinikai hatékonyságot és költség-hatékonyságot vizsgálta a myocardialis infarctus megelőzése és kezelése szempontjából. Annak ellenére, hogy vizsgálati körülmények között alkalmazott gyógyszerek hatékonyságát a szívinfarktus megelőzésére, a klinikai auditok szerint az eredmények kevésbé voltak kedvezőek a gyakorlatban, amikor ezeket a készítményeket populációs szintek alkalmazták.
Az eredményesség és hatékonyság közti különbségre hívja a figyelmet az a példa is, amely szerint az arteria coronaria by-pass műtét eredményes, mert csökkenti a krónikus stabil anginában és a coronaria baloldali főágának megbetegedése miatt szenvedők mortalitását a műtétet követő öt éves periódusban. Ugyanakkor ezt az intézetben végzett műtétek száma befolyásolja. A legjobb körülmények között dolgozó intézetek vizsgálatai szerint a mortalitás a műtétet követő öt év folyamán 0,5%. Ugyanakkor a műtétek nagyobb részét végző, a legjobbakhoz képest gyengébben felszerelt és ellátott intézetek többségében önmagában már a műtéti mortalitás is magasabb ennél és az öt éves túlélés is kedvezőtlenebb. A felszerelés és a sebész gyakorlata tehát befolyásolja a gyakorlati eredményességet. Nagy ellátási volumennel rendelkező intézetek nagy gyakorlattal rendelkező személyzettel a műtéteket kisebb fajlagos költség mellett végzik el, mint azok az intézetek, amelyek havonta csak kevés műtétet végeznek, azaz a nagy intézetek hatékonyabbak ebből a szempontból.
Elégedettség
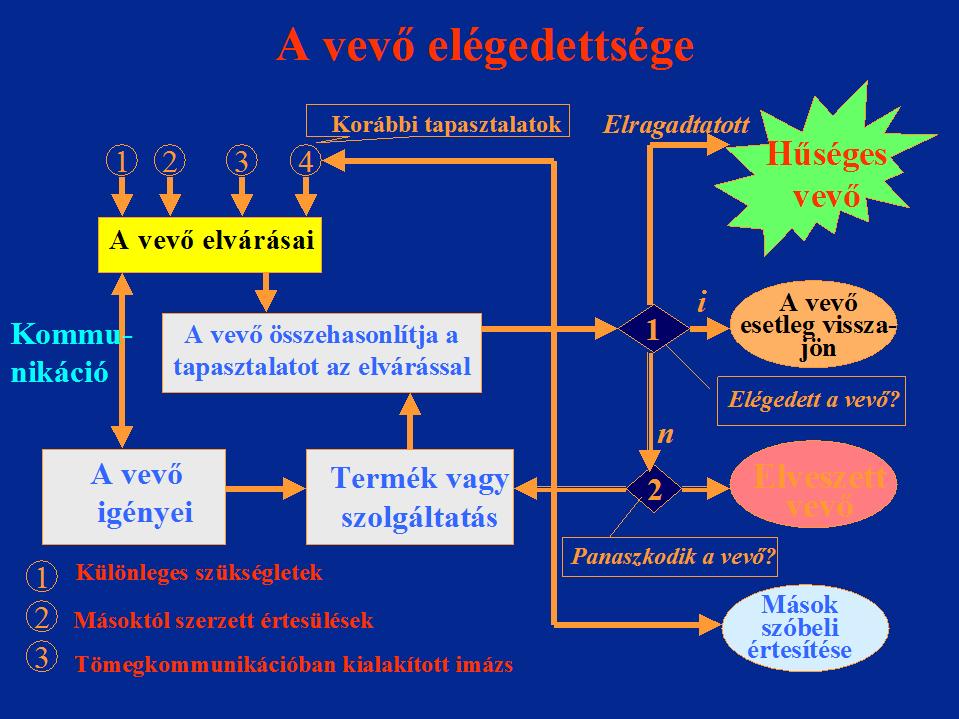
A betegek elégedettsége
A betegelégedettség többféleképpen határozható meg. A leginkább pragmatikus megfogalmazás szerint a betegelégedettség a beteg elvárásainak való megfelelés mértéke.
A pácienseknek, ösztönösen vagy tudatosan, elvárásaik vannak az orvosokkal, az ápolókkal, az ellátás körülményeivel, és a klinikai eredménnyel kapcsolatban.
A megfelelés mértékét alapvetően az elvárások, és az elvárásokhoz viszonyított tapasztalat határozza meg. Az elvárások és a tapasztalat viszonya az egészségügyi ellátás folyamata alatt állandóan változik. Ha a várakozásoktól a beteg tapasztalatai kedvezőtlen irányban térnek el, a páciens elégedetlen, míg ha sikerül megfelelni az elvárásoknak, a szolgáltatótól elégedett páciens távozik. A páciensek elégedettségét minden olyan történés, szituáció, szakmai és humánus elem befolyásolja, mely a páciens-szolgáltató kapcsolatrendszerében kialakulhat, de legfontosabb az egészségében bekövetkezett változás.
A páciensek elégedettségének alakulása az elvárások és tapasztalatok függvényében
(forrás: Topár)
Ha az egészségügyi beavatkozás után a beteg jelenlegi és/vagy jövőbeli egészségi állapotában - a betegség természetének figyelembevételével feltételezhető és elvárható - kedvező változás nem következett be, akkor az egészségügyi ellátás "értelmetlen" volt, bármilyen kiváló is volt a struktúra és a folyamat. Ez előfordulhat akkor, ha a beteg sajátosságai negatív irányba befolyásolják a kimenetelt, vagy pl. a beteg együttműködési készsége (compliance) hiányzik.
A betegek elégedettsége és a klinikai eredmények között nincs mindig közvetlen kapcsolat. Vannak olyan vélemények, amely szerint a beteg elégedettségét a beteg és az ellátó személyzet közötti kapcsolat, a megfelelő tájékoztatás jobban befolyásolja, mint a szakmai ellátás színvonala. Ugyanakkor az elégedett beteg együttműködő készsége kedvezőbb, mint aki elégedetlen, és ez javítja a gyógyulás esélyét.
Az elégedettség külön dimenzióként való elkülönítése azért is fontos, mert az egészségügyi ellátás folyamatában végzett beavatkozások és ahhoz kapcsolódó kommunikációs helyzet túlnyomó többsége egyszeri és megismételhetetlen, ezért egy negatív tapasztalat akkor is meghatározó lesz, ha a szakmai eredmény egyébként megfelelő vagy kiváló.
A beteg ellátásáról kialakít egy átfogó véleményt, amely összességében tükrözi elégedettségét, vagy elégedetlenségét. Ugyanakkor az ellátás egyes elemeiről egymástól eltérő benyomásokat, különböző tapasztalatokat szerezhet, és ezért az egyes szegmensekről alkotott értékítéletek eltérőek lehetnek.
Az elégedettséget lényegesen befolyásolja az ellátás során kialakuló emberi kapcsolatok.
Mind a páciens mind az egészségügyi ellátást végző szakemberek számára fontos, hogy a páciens - különösen szűrés vagy ugyanazon egészségügyi probléma, főleg krónikus betegség miatt ismétlődő igénybevétel esetén - ugyanazon egészségügyi intézmény szolgáltatásait vehesse igénybe, az egészségügyi személyzet ugyanazon csoportjával találkozhasson, azonosíthassa az orvost, aki elsődlegesen felelős az ő ellátásáért. Az egészségügyi ellátást végző intézmény, illetve orvos és a páciens közti kapcsolat stabilitása ezért számos szakember szerint a minőség egyik összetevője.
Az egészségügyi intézmények dolgozói gyakran nem becsülik fel, hogy az intézmény orvosai és más dolgozói, valamint a páciensek közti kommunikáció, a tisztelet, az udvariasság, a barátságosság, az érzékenységnek szerepét és, hogy az együttérzésnek, empátiának milyen nagy jelentősége van az egészségügyi ellátás folyamatában. Az emberi tényezők nemcsak az ellátás minőségének megítélésére, a „betegelégedettségre” vannak hatással, hanem a beteg együttműködési készségen (compliance) keresztül a gyógyítási eredményeket is befolyásolják.
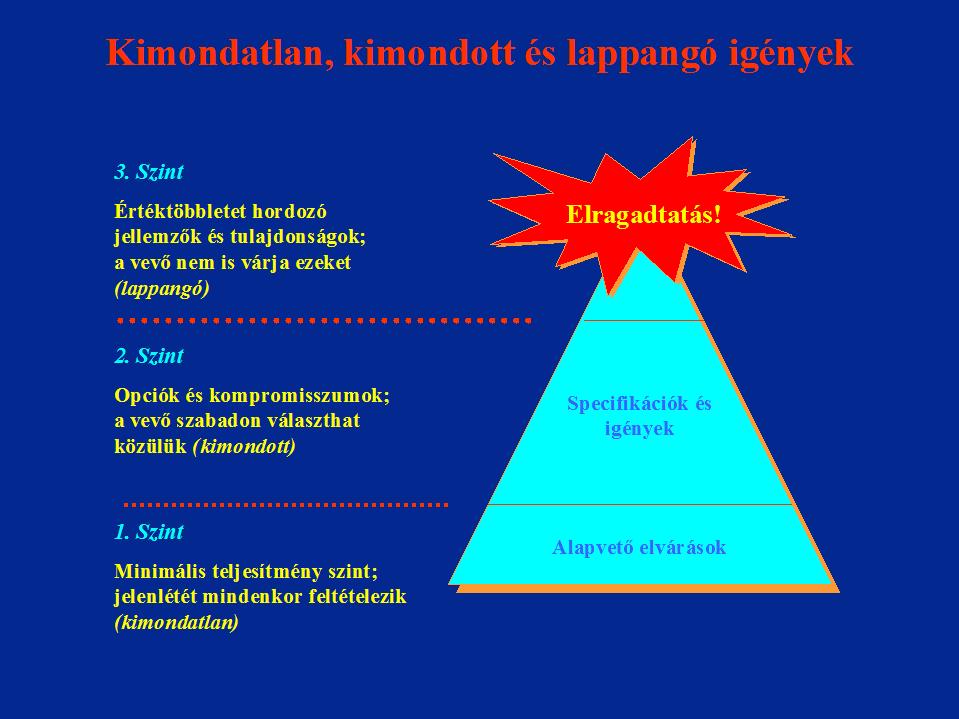
A TQM megközelítés szerint törekedni kell a páciensek látens igényeinek kielégítésére is.
Az elégedettség három szintje
(forrás: Topár)
►Lásd még: Betegelégedettségi vizsgálatok
A dolgozók elégedettsége
Szakmailag kiváló, eredményes és hatékony egészségügyi szolgáltatatás nem képzelhető el a elkötelezett, kiváló munkát végző és elégedett dolgozók nélkül.
A dolgozók elkötelezettségének elérése és a kiváló munka biztosítása a minőségmenedzsment egyik legnehezebb és folyamatos odafigyelést igénylő feladata. Fontos a dolgozók jó munkahelyi közérzetének biztosítása, a munkahely, mint a "közösség egyik színtere szemlélet" elfogadtatása. Az emberi, közösségi kapcsolatok erősítését a munkahely a szociális juttatásokkal, munkahelyi rendezvényekkel és a dolgozók problémái iránti érzékenységgel, a motiváció erősítésével érheti el.
A munkában a motiváció többet jelent, mint a boldogság vagy az elégedettség. A motivált emberek a lehető legtöbbet akarják kihozni magukból. A minőségmenedzsment nagy kihívása, hogy a dolgozók különböző érdekeit megértse és a csapat minden tagját motiválja. A motiváció klasszikus modellje Abraham Maslow nevéhez kötődik A Maslow-féle szükséglethierarchia modell lényege, hogy amíg a szükséglet alacsonyabb szintjei nem elégülnek ki (pl. élelem megszerzése), a magasabb szinten jelentkező igények (pl. biztonság, társadalmi, önbecsülés, önmegvalósítás) nem jelentkeznek.
Gazdasági eredmények
A minőségirányítási rendszer bevezetésének csak akkor van értelme, ha ez növeli az egészségügyi szolgáltató ismertségét, elismertségét. Az elismertség növekedése, a páciensek, illetve egyéb vevők bővülése várhatóan a bevételek növekedését is magával hozza. A gazdaságosabb működéshez azonban a bevételek növekedése még önmagában nem elegendő, a költségeket is figyelembe kell venni.
Az egészségügyi szolgáltatók gazdasági eredményeinek értékelésénél nem lehet ugyanolyan szempontból értékelni, mint a termelő vagy a többi szolgáltató ágazatot. Az elsődleges cél ugyanis nem a bevételek növelése, hanem a rendelkezésre álló pénzügyi erőforrások hatékony felhasználása, tehát olyan gazdaságos működés, ami rendelkezésre álló erőforrásokból a maximális egészségnyereséget biztosítja.
Az orvosi technológia folyamatos fejlődése minden országban szükségessé teszi, hogy a rendelkezésre álló erőforrásokat minél gazdaságosabban, tehát minél hatékonyabban használják fel. A magyarországi egészségügyi szolgáltatók vezetőinek szintén új kihívás, hogy a lehetőségeket és igényeket maximálisan figyelembe véve, törekedjenek a magas színvonalú, a gazdasági lehetőségeket figyelembe vevő hatékony betegellátás megvalósítására. Ez sokszor etikai problémát is jelent, hiszen egyes konkrét esetben az alkalmazott terápiánál (pl. szervátültetés) a beavatkozás végzésének időpontjánál - a beteg egyéni állapotán kívül - figyelembe kell venni pénzügyi lehetőségeinket is. A minőségbiztosítás oldaláról a gazdaságosság elsősorban azt jelenti, hogy ne végezzünk felesleges vizsgálatokat, illetve az ismert diagnosztikai vagy terápiás eljárásokból a leghatékonyabbak kerüljenek kiválasztásra.
Az egészségügyi szolgáltatók működésének költségeit a minőségbiztosítás szempontjából két jól elkülönülő csoportba soroljuk:
1. A szolgáltatás költségei
Ide sorolhatók azok a költségek, amelyek az előírásoknak megfelelő egészségügyi szolgáltatás biztosításával kapcsolatosak.
2. Minőségköltségek
A minőségköltség a szolgáltatás minőségének biztosítására fordított összeg. A minőségköltség tartalmazza azokat a költségeket, mely jó minőségű szolgáltatás biztosításával és az olyan szolgáltatások azonosításával, kijavításával és elkerülésével függ össze, melyek nem felelnek meg az előírt követelményeknek.
Minőségköltségek közé sorolható:
- a szolgáltatások szakmai minőségének biztosítása,
- a minőségirányítási rendszer kialakítása és működtetése,
- a hibák felismerése
- a hibák javítása
- a hibák megelőzése
- a nem megfelelő ellátás költségei
Szakmai minőség biztosításának költségei
1. Korszerű, hatásos és hatékony egészségügyi technológiával elkerülhetők a felesleges további beavatkozások, és az eljárás is biztonságosabb lesz. Bár az új struktúra bevezetése költségbe kerül, a javuló folyamat hosszútávon alacsonyabb költséget és nagyobb produktivitás eredményez!
2. A javuló minőség, a gyorsabb, biztonságosabb eljárások következtében nő a betegek elégedettsége, csökken a panaszok száma. Ennek gazdasági haszna is lesz, hiszen az elégedett betegek visszatérnek, emellett ha a szolgáltató jó hírét keltik, akkor más páciensek is felkeresik az adott szolgáltatót, mely növeli a bevételeket.
A szakmai minőség költségei az ellátás technikai feltételeinek biztosításának és az ellátási folyamatok költségeire oszthatók. Tekintettel arra, hogy a folyamatok (intézményen belül és intézmények között) meghatározói az egészségügyi ellátás minőségének, ezek költségvonzatai jelentősen befolyásolják a szervezet minőségköltégét.
Minőségirányítási rendszer működtetésének költségei
A minőségbiztosításnak kétségtelenül ára is van. Az árat a "minőséget biztosító rendszer" kiépítése és működtetése adja. Ez a kiadás két fő részre bontható.
1. Annak a technikának és humán erőforrásnak a költségei, amelyet a minőség értékelése céljából a folyamatosan működő monitorozó rendszer működtetése érdekében létrehoztunk és működtetünk.
2. A megelőző programok kiadásai, amelyek célja, hogy a rossz minőség okozta veszteséget kiküszöböljék. Az egészségügyi szolgáltatóknál pro-aktív minőségfejlesztő terület egyre nagyobb hangsúlyt kap és ezért erre a területre jelentősebb pénzügyi erőforrásokat kell fordítani.
A nem megfelelő ellátás költségei
Az adminisztratív hibák, a műhibaperek növekvő költségei, a párhuzamos tevékenységekből eredő veszteségek csak a jéghegy csúcsát jelentik. Az egészségügyi szolgáltatók vezetői gyakran nehezen fogadják el, hogy léteznek olyan veszteséget okozó minőségi problémák, amelyek „láthatatlanok”, de sokszorosan meghaladhatják a „látható” vesztességet.
Minőségköltség kontrollja a gyakorlatban
Az egészségügyi ellátás gyakorlatának oldaláról a leghatékonyabb költségkontrollnak az tekinthető, amikor a helyes diagnózis a lehető leghamarabb felállításra kerül, majd a beteg a megfelelő helyen és időben költség-hatékony gyógyító, ápolási, illetve rehabilitációs technológiák alkalmazásával, jól szervezett folyamatokon keresztül és rövid idő alatt a lehető legnagyobb egészségnyereséget kapja.
Az egészségügyi ellátás során nem szabad kiragadni egy-egy költséget, hanem az egész ellátás során felmerülő költségeket egységben kell értékelni.
►Lásd még: egészségügyitechnológia-elemzés
Társadalmi kihatás
Az egészségügyi szolgáltató tevékenységét nem elszigetelten, hanem az adott társadalom, a szűkebb és a tágabb közösség részeként végzi.
A társadalmi kihatásnak fontos szerepe lehet, hogy erősödjön az egészségfejlesztéssel kapcsolatos szemlélet, amely a felelős egészségmagatartás megvalósításával nélkülözhetetlen a betegségek megelőzésének hatékony prevenciójához, és a várható élettartam növeléséhez.
A klasszikus felosztásnál azonban érdemes figyelembe venni, hogy a struktúra, folyamat és az eredmény mást és mást jelenthet az egészségügy szereplőinek
1. Az egészségügyben dolgozó menedzsereknek, gazdasági szakembereknek
Struktúra
- pénz,
- szakmai képzettséget, amely lehetővé teszik az adott dolgozót a feladat megoldására,
- adott esetösszetételü populáció ellátásához szükséges feltételek,
- épületek, vizsgálók,
- diagnosztikus és terápiás eszközök.
Folyamat
- a betegellátáshoz szükséges rendszerek kialakítása,
- a megfelelő dolgozók alkalmazása,
- döntéseket, amelyek az egészségügyi intézmény működéséhez szükségesek.
Eredmény
- A minőségi munkával összhangban lévő gazdaságos eredmény, vevői elégedettség.
- Az alkalmazottak szakmai képzettségének, gyakorlatának motivációjának kialakítása, amely találkozik a vevők igényeivel.
2. Orvosoknak
Struktúra
- Az elérhető diagnosztikus és terápiás eszközök, munkahelyek komfortja
Folyamat
- A diagnosztikus és terápiás folyamatok, amelyek a beteg gyógyításához szükségesek,
- Mérlegelés a rendelkezésre álló terápiás lehetőségek közül,
- Különböző terápiás ajánlások értékelése.
Eredmény
- A beteg tájékoztatásának eredménye, amely befolyásolja a beteg-compliance-t és aktív részvételét.
- Klinikai eredmények az adott betegnél: gyógyult, állapotában javult, elégedett?
3. Pácienseknek
Struktúra
- Ápolás körülményei,
- Információs lehetőségek, amelyek tájékoztatják állapotáról,
- Egészségét kedvezően befolyásoló terápiás lehetőségek.
Folyamat
- Diagnosztikai eljárások megterhelése (fájdalom, időtartam)
- Terápiás eljárások megterhelése (fájdalom, időtartam)
Eredmény
- Szellemi és testi állapotában, életminőségében bekövetkezett változás.


Legfrissebb hozzászólások
-
Egészségügyi-szociális ápolás minőségi gondjai
2015-07-08 | Ibolya
Tisztelt Kollégák! Minőségügyi szakmérnök szakra járok ... -
Minőség jelentősége a védőnői munkában
2011-04-04 | Martyin Mihályné
Tisztelt Szerkesztők! Örömel, érdeklődéssel és nagy-nagy várakozással ... -
Minőség jelentősége a védőnői munkában
2011-01-26 | kovacs.ilka
Integrált MIR bevezetésére készülünk, ezért regisztráltam ...